文 | 胺基觀察
號稱「乳癌之王」的三陰性乳癌(TNBC),是晚期乳癌中存期最短、預後最差的亞型。
由於TNBC患者有效治療選擇有限,癌癥更容易復發和轉移。與其他亞型相比,轉移性TNBC患者預後往往更差,5年生存率約12%,中位總生存僅12-18個月。
尤其是,當乳癌早已邁入精準治療時代,化療卻仍是TNBC主要的系統治療手段,但療效有限、預後差。因此,尋找新的有效療法刻不容緩。隨著對TNBC生物標誌物認識的加深,藥物的設計理念不斷更新,TNBC難治的僵局正逐漸被新型療法打破。
靶向療法出現轉機,打破了傳統靶點不可用的尷尬局面;相較於其他亞型更強的免疫原性讓免疫檢查點抑制劑在TNBC領域大展拳腳;再到如今,ADC展現巨大潛力、雙抗緊隨其後。
TNBC患者終於不再局限於化療,精準治療策略正逐漸興起。於是,我們看到,一場新的對決正在上演。
01 TNBC,最難治的乳癌
乳癌是全球女性癌癥死亡的主要原因,其中TNBC作為最惡性的亞型,占乳癌的10%-15%。
雖然占比不大,但TNBC的一些生物學特性,讓它被認為是乳癌中最難治的亞型,號稱「乳癌之王」,給年輕女性的健康造成極大威脅。
TNBC的「三陰性」得名於雌激素受體(ER)陰性,孕激素受體(PR)陰性,以及人表皮生長因子受體2(HER2)陰性。
這三個受體既是乳癌分型標準,也是傳統乳癌療法的重要靶點,其余亞型乳癌至少存在一個受體陽性而可接受相應治療,但TNBC卻通通不符合。
這也是為什麽傳統乳癌療法對TNBC束手無策:ER和PR的缺失導致TNBC對內分泌療法不敏感,HER2的缺失則導致HER2靶向治療不起作用。
再加上TNBC還具有高度異質性,根據不同分子特征又能再細分為多種亞型。這也就意味著,開發有效的靶向治療的難度進一步提升。並且,與其他亞型乳癌相比,TNBC表現出強侵襲性,腫瘤細胞組織學分級高,能快速極易向腦部、肺部等擴散轉移,加大治療難度。
以上種種,都是導致TNBC成為「乳癌之王」的背後推手。
難治,自然意味著患者可選擇的療法十分有限。常規化療是目前僅有的全身療法,主要是采取蒽環類藥物和紫杉烷類藥物用於輔助治療和新輔助治療。
然而,TNBC對化療手段的敏感性雖高於其他乳癌,但隨著時間增長,患者容易出現耐藥性,還會伴隨著高復發率和死亡率的問題。對於晚期TNBC來說,5年生存率僅12.2%,一線化療中位無進展生存期(mPFS)3-7個月,二線化療mPFS只有1-3個月,患者中位總生存期(mOS)約1-2年。
傳統療法失效,化療長期生存受益不盡人意,是TNBC領域面臨的巨大挑戰,患者亟需新的治療手段。未滿足的臨床需求,激勵著醫藥行業持續投入,患者也終於迎來了新的曙光。
02 靶向、免疫療法的破局
近些年,晚期TNBC治療最大的進展就是免疫治療的突破。
乳癌免疫治療探索以聯合方案為主,特別是聯合化療。大多數探索化免聯合的數據都是在TNBC中產生的。這既是基於臨床客觀需求,又與TNBC中免疫原性更強、PD-L1表達水平更高、基因組不穩定性高和非同義突變水平高的特點有關。
在晚期TNBC的一線治療中,KEYNOTE-355研究正式確立了免疫治療的地位,K藥聯合化療成為PD-L1 CPS≥10的患者的優選方案。
研究結果顯示,PD-L1(CPS≥10)的人群的PFS顯著延長(中位PFS為9.7個月,安慰劑組為5.6個月),OS也顯著延長(中位OS為23個月,安慰劑組為16.1個月)。
另外,國產特瑞普利單抗的TORCHLIGHT研究也顯示了聯合化療一線治療對PFS和OS的顯著延長療效(中位PFS和OS分別為8.4個月和32.8個月,安慰劑為5.6個月和19.5個月)。
而對於早期TNBC,患者的免疫原性更高,免疫系統也更為完善,理論上能從免疫療法中顯著獲益。尤其是聯合新輔助化療,透過提升患者pCR,減少病竈範圍,從而增加保乳治療的機會。因此隨著藥企推進臨床研發,其適應癥正在向早期TNBC擴充套件。
KEYNOTE-522研究是第一個在TNBC新輔助階段獲得陽性結果的臨床研究。結果提示新輔助化療基礎上增加K藥能夠顯著提高早期TNBC患者的pCR率,達到64.8%(安慰劑化療組為51.2%);術後繼續使用K藥作為輔助治療還能顯著提高患者三年EFS率,達到84.5%(安慰劑化療組為76.8%)。
基於這一研究結果,K藥聯合化療先後獲得FDA和NMPA批準,聯合新輔助化療治療早期高危TNBC以及術後輔助治療。自2021年開始,輔助/新輔助治療的相關適應癥,開始成為K藥的新增長引擎,其中就包括TNBC的輔助/新輔助治療。
2024年ESMO大會披露的最新結果,還顯示出患者在OS上顯著獲益,5年OS率為86.6%,而安慰劑組為81.7%。免疫療法在患者長期生存獲益的表現,使得早期TNBC的治療也步入到免疫治療的時代。
事實上,在PD-1之前,PARP抑制劑率先破局。
一直以來,TNBC因為重要受體缺失而缺少具有針對性的靶向療法,直到PARP抑制劑的出現。
部份乳癌患者攜帶胚系乳癌易感基因(BRCA1/2)突變,造成DNA損傷修復受損。PARP抑制劑透過抑制PARP,與BRCA突變發揮合作致死效應引發腫瘤細胞死亡。而這種突變在TNBC患者中更為常見,大約70% BRCA1/2突變乳癌患者表達TNBC亞型。
對於gBRCA1/2突變的患者,基於OlympiAD研究、EMBRACA研究的表現,PAPR抑制劑奧拉帕利、他拉唑帕利也成為TNBC一線選擇。
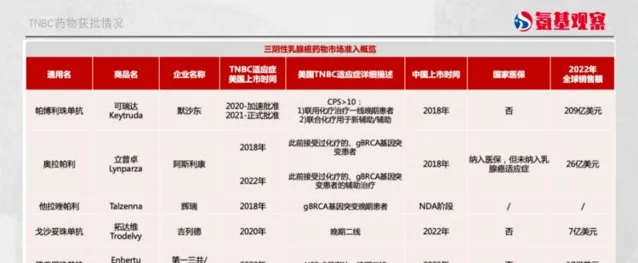
不可否認,PARP抑制劑和免疫檢查點抑制劑給TNBC提供了新的選擇。在最新釋出的2024年CSCO BC指南中,無論是早期TNBC的新輔助治療還是晚期TNBC的治療,免疫治療都被單獨列出,這也凸顯了其在TNBC領域的重要性。
然而,這兩類療法在臨床套用中仍有相應的局限性。
PARP抑制劑所針對的gBRCA1/2突變,在TNBC中僅占約11%,適用患者十分有限。同時存在耐藥性問題,大多數BRCA1/2缺陷患者無法透過PARP抑制劑長期獲益。
而免疫療法,一方面面臨總體響應率有限的問題,一方面其適用患者範圍同樣有限,可獲益的PD-L1陽性CPS≥10人群在TNBC中僅占38%,並且PD-L1水平對療效也存在影響。
TNBC,還需要有更多選擇。
03 ADC的新對決
隨著技術的發展,可預見的是,TNBC免疫治療是起點,是破局,但絕不是終點。
ADC,正在成為新的希望之星。其中,又以Trop-2靶點發展最為矚目,實作靶治療乃至整個TNBC治療領域的重大突破。
目前來看,相比PARP抑制劑和免疫檢查點抑制劑,ADC有著更優的表現。
從覆蓋患者範圍來看,相比gBRCA1/2突變,TROP-2更加廣泛存在於TNBC腫瘤中,高達95%,潛在獲益人群更廣泛。從作用機制上來說,ADC療效不受到患者PD-L1表達水平的限制,能夠彌補免疫療法患者覆蓋不足的問題。
以戈沙妥珠單抗(SG)為例,MMU-132-01研究呈現出在OS和PFS等多方面積極療效,後續ASCENT研究對比單藥化療,顯著延長了患者OS(12.1個月VS 6.7個月)和PFS(5.6個月VS 1.7個月)。
安全性方面,SG組因治療期間不良事件停藥的比例≤3%,無藥物治療相關不良事件導致的死亡案例。基於此,SG已經成為全球第一個且唯一獲批用於治療不可切除的局部晚期或轉移性TNBC的Trop-2 ADC,確立了其在晚期TNBC二線及後線的治療地位。
目前,ADC還在將戰線向前推進。
在一線療法上,SG和第一三共/阿斯拉康的Dato-DXd正在進行的三期臨床試驗,在受試物件上就選擇了不適用PD-1的TNBC患者。在免疫療法已成為一線標準療法的背景下,ADC或許能憑借這種非PD-L1依賴性,成為PD-L1不適用患者的新選擇。
另外,藥企也在探索ADC聯合免疫療法的可能性,能否在TNBC的一線治療中呈現1+1>2的效果。
臨床實踐上,BEGONIA研究結果顯示,Dato-DXd在與度伐利尤單抗聯合使用,一線治療局部晚期或轉移性TNBC患者,ORR為79%,中位PFS為13.8個月,其中大部份受試者表達低水平PD-L1。雖然這是一項早期臨床研究,但也釋放出訊號,即未來ADC有可能成為聯合治療方案中非常好的「伴侶」。
而在2024年的ESMO BC大會上,SG聯合阿替利珠的MORPHEUS-pan BC研究數據顯示,相比化療聯合阿替利珠,ORR也呈現顯著陽性結果(76.7% VS 66.7%),證實ADC聯合免疫有進一步提高患者臨床獲益的潛力。
除了TROP-2 ADC,HER2 ADC也在TNBC生存獲益上取得了突破。雖然TNBC不適用於傳統HER2靶向藥,但有著旁觀者效應的HER2 ADC,能對其中占比約30%的HER2低表達TNBC患者發揮作用。
DS-8201率先在HER2低表達中取得突破。在一項3期臨床DESTINY-Breast04中,納入既往接受過1-2線化療的低表達HER2的不可切除性或轉移性乳癌患者,結果表明相比化療組,DS-8201組ORR達50%,接受化療的患者僅為16%,PFS更是增長了近3倍,OS也獲益翻倍。
盡管該研究樣本數有限,但慮到目前TNBC治療選擇的有限性,以及DS-8201在低水平表達HER2的TNBC患者中的顯著療效,這也為TNBC提供了新方向。
顯然,阿斯利康與羅氏在HER2+乳癌的對決,正延續到更為兇險的三陰乳癌。
04 總結
在聯合療法方面,除了ADC,抗血管生成藥物、PARP抑制劑、AKT抑制劑、MEK抑制劑等與免疫治療聯合治療的相關研究也在開展中。
而在雙抗領域,康方生物的PD-1/VEGF雙抗AK112,普米斯/BioNTech的PD-L1/VEGF雙抗PM8002以及康寧傑瑞的PD-1/CTLA-4雙抗KN046,也正在加速探索TNBC適應癥。其中,PM8002已經進入臨床3期。
在不久前召開的聖安東尼奧乳癌研討會(SABCS)會上,AK112、PM8002更新了其一線治療三陰乳癌的數據,前者的mPFS為9.3個月,後者為13.5個月。由於研發進度更快,PM8002已經讀出部份OS數據,12個月和15個月的OS率分別為80.8%和78.1%。
如果能夠延續這樣的臨床表現,雙抗無疑將為TNBC患者帶來新的選擇。
從傳統化療到靶向、免疫療法,再到如今大火的ADC及PD-(L)1/VEGF雙抗,TNBC的治療歷經一路艱辛,好在,療效和患者覆蓋範圍等都在不斷改善。
新的突破與對決,隨時都有可能上演。期待能有更多積極數據的讀出,讓「乳癌之王」不再令人談之色變。











