當然可以。
但科普之前,必須說明的是,迄今為止近視和散光都沒有任何治療方法,無論戴眼鏡還是進行近視手術,都屬於一種矯正手段。
對於有近視矯正手術需求的朋友,一定要充分了解它的原理和風險,然後進行科學評估,選擇最安全的方式。
為什麽散光手術可以進行近視手術?
因為散光和近視、遠視一樣,本質上都屬於屈光不正。
如果把人體的眼睛比喻成一台精密的照相機,那麽眼角膜、晶狀體,以及玻璃體則相當於照相機的鏡頭,而視網膜相當於照相機的底片。當外界的光線到達眼角膜開始,就會發生折射。當光線穿過晶狀體和玻璃體後,只有物象恰好落在視網膜上時,我們才能看清楚物體。
當物象落在視網膜的前面,則表現為近視。當物象落在視網膜的而後面,則是遠視。而如果在不同子午線上屈光力不等,讓物象不能完全聚集在視網膜上,便是散光。
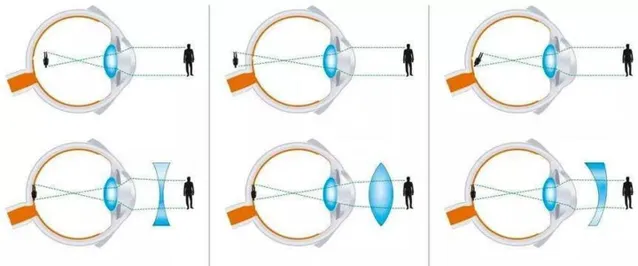
所以,傳統的眼鏡矯正視力,本質上就是透過、凹透鏡、凸透鏡、散光鏡,來彌補眼睛的屈光缺陷,從而做到正常的成像。
然而散光分成規則散光和不規則散光(圓錐角膜,或角膜病變導致角膜屈光面凹凸不平),規則散光透過散光鏡是很容易做到矯正的,但對於不規則散光來說,普通鏡片無法矯正不規則的屈光細節,因此只能選擇硬性角膜接觸鏡。

而近視手術,本質上就是利用角膜的現成材料,加工成「鏡片」,來矯正視力。因此近似手術,在屈光矯正的原理上是相同的。人的眼角膜是完全透明的,而且沒有血管,是打造這樣一個凹透鏡最合適的地方。
一般來說,對於大多數的人規則散光,都可以選擇傳統近視手術,而不規則散光,則需要進行嚴格評估,圓錐角膜一般不能進行近視手術,而非圓錐角膜類的有可能可以。而且基本上能做,也需要選擇個人化的微飛秒了,傳統的近視手術很難做到,而且效果也不好。
對於近視手術,其實很多人都對安全性、後遺癥存在疑慮。
這樣的擔心是很正常而且合理的,以前的近視手術,的確存在不小的安全風險。但隨著技術的發展,當下前沿技術的風險已經越來越低。
其實早在100多年前就有醫學家便發現,選擇性地破壞淺層眼角膜可以改變角膜的曲率,從而改善近視狀況。
到了1933年,日本一位叫做佐藤的教授發明了放射狀角膜切開術(RK)。這種手術會把角膜放射性地切開,切口深至角膜厚度的90%-95%。這樣的切口可以透過眼睛內部的壓力致使角膜變形,從而起到矯正視力的效果。
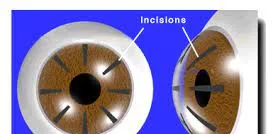
早期的放射狀角膜切開術(RK)後遺癥十分顯著,到了70年代,經過前蘇聯的改良,現代技術用於放射狀角膜切開術(RK),才大大提高了成功率和手術效果。
該技術不僅在世界各地有所發展,甚至從1978年後的20多年的時間裏,中國也做過不少。雖然RK手術後遺癥的發生率已經降低到0.04%,但比起後來的雷射手術,依舊高了很多。術後可能在1~3年內,發生角膜炎、角膜切口裂開,嚴重的甚至有一定機率完全失明。
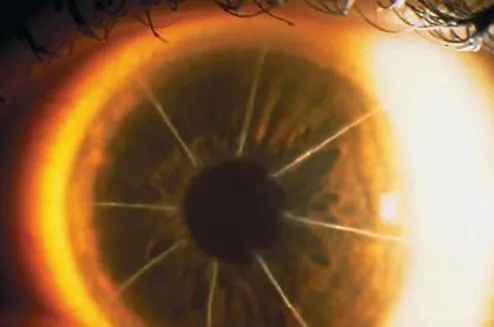
1983年,準分子雷射角膜切削術(PRK)問世,近視矯正手術翻開了全新的一頁。
PRK手術是先刮除角膜的上皮組織,然後用準分子雷射切削角膜中央的區域,制造出一個人工凹透鏡,從而減小角膜的折射率,達到矯正近視的效果。
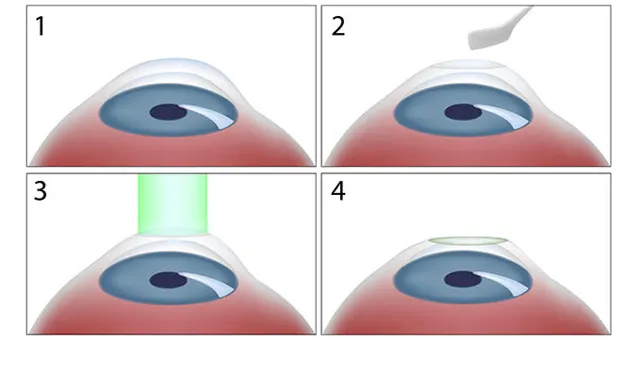
準分子雷射不會穿入眼內,透過光化學效應將眼角膜中的生物分子鍵打斷,精準控制細胞和組織的消融。由於前所未有的精準性和手術效果,PRK技術很快淘汰掉了RK技術。
不過PRK技術也有自身的缺點,由於手術過程刮除了角膜上皮,需要一個星期來恢復,可能發生相應的並行癥,尤其是屈光度回退以及角膜上皮下霧狀混濁(haze)發生率較高,PRK有著較高的返工率。
為了降低並行癥的發生,1992年,準分子雷射原位角膜磨鑲術(LASIK)應運而生。這種技術先用角膜板層刀制作出直徑約8.5公釐,厚度160微米的角膜瓣,然後掀開角膜瓣,再對角膜基質上進行屈光性切削,最後復位角膜瓣。
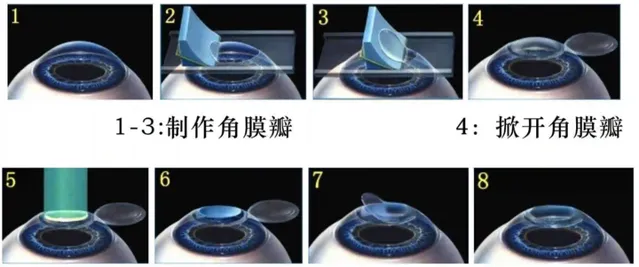
也就是說,相對於PRK技術,LASIK技術保留了外層的角膜。雖然彌補了PRK缺點,但由於機械性切口並不能保證絕對的平整,並不能完全保證內部角膜瓣的愈合,從而在未來可能因沖擊力存在脫落的風險。
隨著高端儀器的使用,讓近視手術變得越來精準化,安全性也大大提升。在LASIK技術的基礎上發展出了TORION LASIK(虹膜辨識旋轉定位)、LASEK(酒精浸泡翻開角膜上皮)、EPI-LASIK(微型角膜刀+準分子雷射)等各類近視手術基礎。
但無論機械再精密,手術過程的操作變得再精細,這些手術都無法避免,角膜在機械/化學層面的額外破壞。雖然手術風險已經很低,但依舊被人所擔憂。我們的眼睛本來就是精密系統,自然也還有更加精密化的需求。
2000年以後,LASIK技術出現了革命性的變化——飛秒雷射技術的運用。
飛秒,本身是一個時間單位,1秒的一千萬億分之一。自1960年第一台紅寶石雷射器問世以來,人類透過縮短雷射脈沖,逐漸掌握了飛秒級的雷射脈沖。飛秒雷射具有快速和高分辨率的特性,天生適用於高精度需求的近視矯正手術。
用於近視手術的飛秒雷射,單次持續的時間僅僅只有 200~600 飛秒,精度3 微米,甚至比頭發的直徑還細幾十倍。比起準分子雷射,飛秒雷射可以直接穿透角膜組織,在角膜基質內部產生微小的空化氣泡,然後透過膨脹融合、光破裂等作用形成切削面,不會對其它組織造成任何的損傷。
飛秒技術與LASIK結合而誕生的便是 半飛秒 雷射手術,雖然本質上還是LASIK手術,但透過飛秒雷射替代角膜板層刀,制作出來的角膜瓣在精確度和安全性上來說,都有著本質的提升。
隨著飛秒技術的發展,半飛秒雷射手術已經成了近視手術的主流。
既然飛秒雷射能夠用來制造角膜瓣,同樣也能替代準分子雷射方法。於是在2006年後,誕生了全飛秒(FLEX、SMILE) 技術,千頻Smart全雷射技術,這些技術各有優缺點。
近幾年,隨著安全性和精準性要求的進一步提升,個人化客製的近視手術需求也越來越高。
每個人的角膜,以及屈光不正都有差異。所以是否能進行近視手術,都需要嚴格評估。
例如,眼睛出現炎癥、青光眼、白內障、圓錐角膜,有糖尿病、結締組織病等全身性疾病時,都不適合做雷射矯正手術。
而對於正常人來說,眼角膜的可削切厚度,直接決定著雷射矯正手術的適用範圍。
中國對剩余角膜的安全值要求比較嚴格,為410um,比國際標準的390um還厚20um。足夠厚的剩余角膜,才能保證足夠的眼部安全。對於高度近視、超高度近視,或者眼角膜本身過薄的人群來說,如果達到理論矯正視力所剩下角膜厚度低於410um,便不適合做雷射矯正手術。
總的來說,角膜厚度是能否做雷射矯正手術的重要指標。
當然,度數也能影響是否能做近視手術。例如,適合做近視手術的,主要範圍在100-1000度範圍內。凡是聲稱你做超過1000高度近視的,你可能就需要警惕了。
所以,並不是所有人都能進行近視矯正手術,也並不是每個人都能適用於通用方案,例如存在可手術的不規則散光,往往客製需求。
在此基礎上,誕生了個人化微飛秒技術。
個人化微飛秒究竟是什麽?
本質上,它是在傳統飛秒技術的基礎上,進行個人化客製。
在進行手術之前,精密采集個人化數據,根據角膜個體化差異客製個性矯正方案。
采集的數據,最核心的為角膜地形圖。
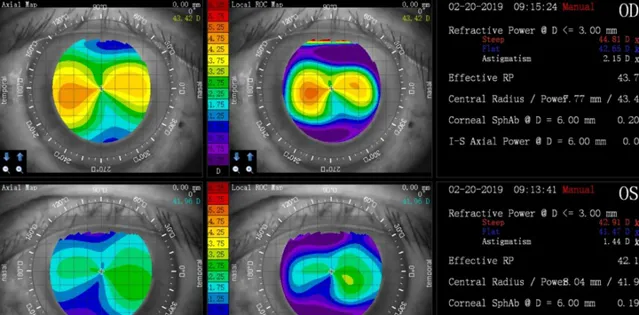
角膜地形圖儀會拍攝不少於8張的照片,每張照片包含22000個資訊點1,經電腦運算後合成角膜地形圖,使角膜每一測量點達到微米級的精準,把角膜表面不規則完整呈現,真實還原每一位患者的角膜形態。
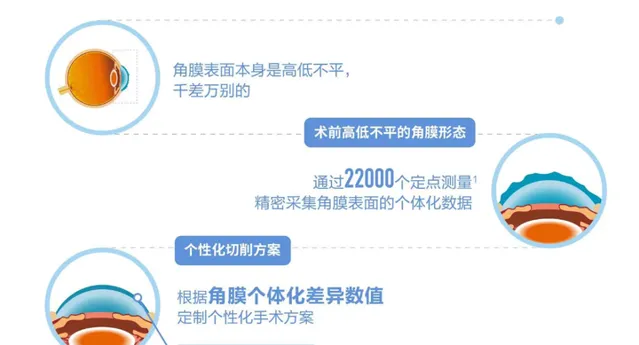
這種技術,會根據角膜表面個體化的差異數值,綜合考慮患者的屈光度數、散光度數及角膜不規則情況,設計每一個點的切削計劃,使得術後達到盡可能精準無誤的角膜狀態。
這種技術,不僅能精準切削、節約角膜,還能達到盡可能高的視覺品質。由於切削、消融的角膜組織足夠少,術後角膜的恢復速度也能更快。理論上來說,采集的數據點越多,恢復的角膜地形圖就會更精準,這樣切削時也會更節省角膜。目前個人化微飛秒采集的角膜資訊點是最多的技術之一。
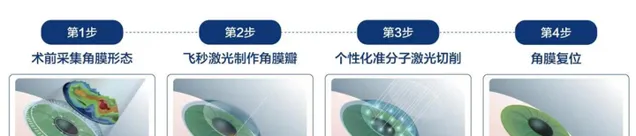
當然,如果僅僅是采集的資訊點多,而手術的時候削切不到位,同樣影響手術品質。雖然現在的飛秒技術精準性已經比較高,但如果手術的時候眼球微轉動,也可能影響削切精度。因此個人化微飛秒,采用了追蹤系統,在手術的時候精準捕捉眼球細微的變化,從而做到切削位置跟精度不會發生改變。
個人化微飛秒目前主要采用飛秒+準分子雷射,飛秒雷射能做到快速切削,準分子雷射更適合用於精雕。這是因為飛秒雷射具有熱效應,分子層面起伏較大,適合不需要精雕的手術。而準分子雷射沒有熱效應,在分子層面更加平整,才能做到對22000個資訊點反饋的矯正部位,進行精準削切。
近視手術經過幾十年的沈澱,個人化微飛秒以及足夠的成熟安全。
不僅有美國FDA的權威認證,央視網【愛眼公開課】的直播,也對個人化微飛秒技術進行了介紹。

當然,哪怕是個人化微飛秒這樣的,安全性已經足夠高的近視手術,也不是隨便什麽人都是能做的。
基本的要求是,需要年滿18周歲以上,2年內度數沒有大振幅增長。需要充分檢查包括遠視力/近視力、主覺驗光、散瞳驗光等等各方面的數據,才能確定能不能做。戴隱形眼鏡的,術前檢查還需要停戴至少一周以上。
如果確定了做手術,術前還需要洗頭、洗澡、剪指甲,做好個人衛生,當天不能化妝、噴香水,最好安排一位家屬陪同。
總的來說,隨著技術的發展,近視手術已經足夠的成熟,風險也越來越低。但就像任何的其它手術一樣,無論怎麽樣,它都是無法絕對避免風險的。一定要綜合權衡和評估,來選擇是否進行近視手術。
想做手術的一定要去正規醫院檢查,結合醫生的建議來選擇適合自己的手術方式。










